Dị vật trong đường thở gây tắc nghẽn luồng không khí từ bên ngoài đi vào phổi gây ra tình trạng ngạt thở. Dị vật gây tắc đường thở hoàn toàn hay một phần, chủ yếu nằm tại vùng hầu họng và thanh – khí quản. Nhận biết và xử trí kịp thời dị vật đường thở giúp cứu sống nạn nhân.
Dị vật lọt vào đường thở chủ yếu gặp ở trẻ em nhưng cũng có thể gặp ở bất cứ lứa tuổi nào, phần lớn xảy ra khi ăn. Trẻ nhỏ chưa biết đến các mối nguy hiểm và có thói quen ngậm vào mồm các đồ vật nhỏ, nút áo, các mảnh đồ chơi… Có những dị vật rất nguy hiểm như viên sắt hay đĩa pin, hay gặp nhất là hột lạc (đậu phộng). Diễn biến của sự cố này phụ thuộc vào các đặc điểm của dị vật và thời gian tồn tại của dị vật trong đường thở. Ở người lớn, dị vật gây tắc nghẽn đường thở thường do cố gắng nuốt mảnh thức ăn quá to, cười nói khi ăn, rớt răng giả, sặc trong lúc ăn, ăn quá nhanh, uống rượu bia quá nhiều trong lúc ăn, chơi thể thao trong lúc miệng ngậm thức ăn…
Đảm bảo đường thở thông suốt là ưu tiên số 1, trước mọi chẩn đoán và can thiệp điều trị.
Các quy định mới nhất trên thế giới, kể cả của Hội Tim mạch Hoa Kỳ, Hội Chữ thập đỏ Hoa Kỳ và Hội đồng Hồi sức Châu Âu, đưa ra khuyến cáo về mấy giai đoạn trong xử trí tắc đường thở, tạo ra các áp lực cao dần lên. Đa số các quy định khuyến cáo nạn nhân ho, tiếp theo là tiến hành các vỗ lưng mạnh và sau cùng là các đè ép mạnh vào bụng hay nhấn ngực.
Dị vật đường thở hết sức nguy hiểm và có thể dẫn đến tử vong, nhất là ở trẻ em. Nguyên nhân tử vong có thể do: suy hô hấp do co thắt thanh quản, tắc nghẽn khí quản, ngưng thở, ngừng tim, các biến chứng muộn như viêm phổi, áp xe phổi, giãn phế quản. Dị vật có thể gây tắc đường thở hoàn toàn hay một phần. Khi bị tắc một phần kéo dài hay tắc hoàn toàn sẽ đưa đến ngạt thở, tình trạng thiếu ôxy có thể nguy hiểm đến tính mạng. Sau ngưng thở thực sự, ôxy còn lại trong máu và hai phổi chỉ có thể giúp nạn nhân sống thêm được mấy phút. Soi thanh – khí quản gắp bỏ dị vật là rất cần thiết để ngăn chặn mọi thảm khốc. Đôi khi điều này không thể làm được vì dị vật to, dị vật nhọn, hoặc dị vật đã nằm lâu trong đường thở. Trong những trường hợp này, phải mở khí quản để lấy dị vật.
LỊCH SỬ
Henry Heimlich, một phẫu thuật viên lồng ngực người Mỹ, khuyến cáo sử dụng thao tác đè ép bụng. Tác giả này quả quyết là vỗ lưng có thể gây tử vong vì làm lọt dị vật vào khí quản. Nghiên cứu của Đại học Yale năm 1982 thuyết phục Hội Tim Hoa Kỳ ngừng khuyến cáo vỗ lưng trong xử trí dị vật đường thở. Theo Roger White của Mayo Clinic và Hội Tim Hoa Kỳ thì “Chẳng có chút nào khoa học ở đây cả. Heimlich áp đảo khoa học bằng mọi cách với các chiến thuật lắt léo và cả sự hăm dọa và mọi người kể cả chúng tôi trong Hội Tim Hoa Kỳ cũng đành chịu thua”. Từ năm 1985 đến 2005, thao tác đè ép bụng (thao tác Heimlich) là phương pháp duy nhất điều trị dị vật đường thở được Hội Tim Hoa Kỳ và Hội Chữ thập đỏ Hoa Kỳ khuyến cáo.
Năm 2006, cả hai hội này đã xoay chiều một cách quyết liệt và “giáng cấp” việc sử dụng kỹ thuật này. Đối với các nạn nhân tỉnh táo, các hướng dẫn mới khuyến cáo áp dụng đầu tiên là vỗ lưng; nếu thất bại mới sử dụng đến đè ép bụng. Đối với các nạn nhân bất tỉnh, các hướng dẫn mới khuyến cáo nhấn ngực.
Hội đồng Hồi sức Châu Âu và Mayo Clinic khuyến cáo dùng xen kẽ 5 vỗ lưng và 5 đè ép bụng (gọi tắt là ‘the five and five’) trong các tắc đường thở nặng.
Ở một số nơi, như Úc, các chuyên gia cho rằng không đủ bằng chứng khoa học để ủng hộ cho việc sử dụng đè ép bụng, việc này không được khuyến cáo dùng trong sơ cứu. Thay vào đó, nhấn ngực được khuyến cáo.
Heimlich cũng khuyến cáo đè ép bụng để điều trị đuối nước và các cơn suyễn. Hội Chữ thập đỏ ngày nay nghi ngờ các khẳng định của Heimlich. Các hướng dẫn sơ cứu đuối nước 2005 của Hội Tim Hoa Kỳ không còn trích dẫn công trình của Heimlich nữa và cảnh báo chống lại việc sử dụng thao tác Heimlich để cứu đuối nước vì không có căn cứ và nguy hiểm do có nguy cơ gây nôn với hít sặc vào đường thở.
CÁC CAN THIỆP ĐẦU TIÊN
Tắc nghẽn đường thở một phần: nạn nhân trả lời được, ho, thở đều. Không nên can thiệp, theo dõi liên tục và khuyến khích nạn nhân ho để tống dị vật ra ngoài.
Tắc nghẽn đường thở hoàn toàn: cần được sơ cứu ngay bằng cách đè ép bụng hay nhấn ngực, nếu không thành công thì phải đặt ống nội khí quản ngay lập tức. Có hai tình huống:
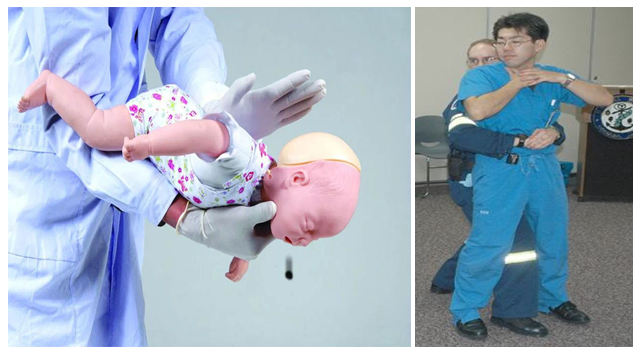
– Nạn nhân tỉnh táo nhưng không nói được, không ho được, thở khó, tím tái, hai tay ôm lấy vùng trước cổ. Các nạn nhân ở vào giai đoạn cấp và tỉnh táo này cần phải được động viên ho. Nếu ho hiệu quả và trục xuất được dị vật, không cần phải làm thêm các thao tác gì khác. Nếu ho không hiệu quả thì vỗ lưng, nhấn ngực cho bé con hay đè ép bụng hoặc nhấn ngực cho trẻ em và người lớn để cố tống dị vật ra ngoài. Những động tác này tạo ra “ho nhân tạo” làm tăng áp lực trong lồng ngực và trục xuất dị vật. Thường phải cần đến nhiều hơn một trong các kỹ thuật này, nhưng chưa có bằng chứng cho biết kỹ thuật nào là tốt hơn, hoặc phải theo một trật tự như thế nào. Đè ép bụng không được dùng cho bé con hay trẻ nhỏ vì ở tư thế nằm ngửa, các tạng ở phần bụng trên rất dễ bị tổn thương. Thực ra ở trẻ lớn và người lớn, việc đè ép bụng không phải bao giờ cũng an toàn.
Thao tác Heimlich – mang tên một phẫu thuật viên lồng ngực người Mỹ, có từ năm 1974.
Thao tác Heimlich tiến hành như sau: (1) Người sơ cứu đứng sau lưng nạn nhân và đặt chân trụ giữa hai chân của nạn nhân; (2) Vòng hai tay ra trước bụng nạn nhân, đặt một nắm tay vào bụng nạn nhân nơi cao hơn rốn một chút và bàn tay kia ôm lấy nắm tay này; (3) Dùng lực của hai tay kéo thúc nhanh và mạnh vào bụng nạn nhân theo hướng vào trong và lên trên, làm một số lần cho đến khi dị vật tống được ra ngoài; (4) Ngưng thao tác khi nạn nhân tự thở được.
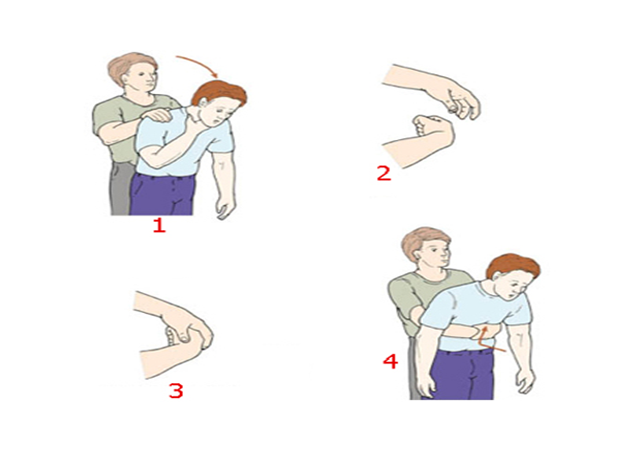
Thao tác Heimlich có thể được tiến hành ngay từ đầu hoặc sau khi soi khí quản lấy dị vật thất bại. Thao tác Heimlich đẩy cơ hoành lên cao tạo ra một áp lực cao trong hai phổi để gây ho và có thể trục xuất dị vật ra khỏi đường thở, vào hốc miệng và được lấy ra bằng móc ngón tay hay bằng các dụng cụ chuyên dụng.
Thao tác Heimlich có một tỷ lệ thấp các biến chứng như: gãy sườn, thủng dạ dày, thủng thực quản, tràn khí trung thất, vỡ đỉnh van động mạch chủ, thoát vị hoành, thủng hỗng tràng, vỡ gan, vỡ lách…
Khi bị dị vật đường thở không có người trợ giúp, nạn nhân có thể tự mình làm lấy thao tác Heimlich bằng cách tựa vùng bụng trên lên thành ghế hay cạnh mặt bàn, cố gắng đẩy người về phía trước đểtống dị vật ra ngoài.
Các nghiên cứu của Bệnh viện Royal Brompton đã cho thấy các áp suất trong lồng ngực tương tự nhau (50-60 cm H2O) khi ép bụng vào phía trong hay vào trong và lên trên. Khi người tham gia nghiên cứu tự làm bằng cách ép bụng lên thành ghế, đạt áp suất cao nhất (15 cm H2O).
– Nạn nhân bất tỉnh. Đối với những trường hợp này, việc có được khẩn cấp một đường thở là vấn đề sống còn vì thương tổn não do thiếu dưỡng khí là không thể đảo ngược, điều này có thể xảy ra khi không thể phục hồi đường thở trong vòng 3-5 phút. Phải tránh dùng các thuốc gây liệt khi có thể, cho đến khi đường thở được đảm bảo.
Phải đặt ống nội khí quản ngay lập tức, trừ trường hợp dị vật có thể nhìn thấy ở đường hô hấp trên và có thể lấy bỏ dễ dàng. Móc mò bằng ngón tay hoặc lặp đi lặp lại cần phải tránh vì có thể đẩy dị vật kẹt sâu xuống họng và gây ra nhiều thương tổn hơn. Trong các trường hợp ngạt thở do dị vật mà không thể trục xuất được, hoặc khi có kèm theo phù nặng cản trở việc đặt nội khí quản, phải tiến hành mở sụn nhẫn-giáp bởi chuyên gia có nhiều kinh nghiệm nhất có thể tìm được. Ở trẻ em nhỏ dưới 10 tuổi, sử dụng catheter 12-14 gauge (có cây kim bên trong) có thể là một biện pháp an toàn hơn để khôi phục đường thở.
Đồng thời phải thực hiện ngay các thao tác hồi sinh tim – phổi cơ bản:
- Đặt nạn nhân nằm ngửa trên mặt phẳng cứng.
- Gọi trợ giúp.
- Tiến hành ngay nhấn ngực bóp tim và hô hấp nhân tạo với tỷ lệ 30:2
- Chú ý thực hiện hồi sinh tim phổi với chất lượng cao.
- Lấy dị vật (nếu được) khi làm các thủ thuật khai thông đường thở: soi phế quản, mở thanh – khí quản… Sau những can thiệp cấp cứu bước đầu này, các nạn nhân đều phải được theo dõi liên tục và phải tìm mọi cách để chuyển gấp đến một khoa cấp cứu gần nhất.
TRIỆU CHỨNG
Các dấu hiệu phổ biến giúp dễ nhận biết dị vật đường thở bao gồm: nạn nhân đột ngột không nói được hoặc không tạo được một âm thanh nào cả; khó thở, thở có tiếng rít; hai tay ôm lấy vùng trước cổ để chỉ nơi cần được cứu chữa; ho yếu với âm sắc cao.
Các trường hợp xấu: tím tái, ngất (bất tỉnh), hôn mê.
Trẻ bị dị vật đường thở thường có các triệu chứng về hô hấp trong thời kỳ khởi đầu. Trẻ em với tam chứng ho, thở khò khè, và không khí thở vào giảm cần phải nghĩ tới dị vật kẹt trong cây khí – phế quản. Sốt với bệnh cảnh hô hấp có thể gặp ở các trường hợp muộn. Các trường hợp này có thể bị các biến chứng như viêm phổi tái diễn, giãn phế quản và kể cả tử vong.
ĐIỀU TRỊ
Đa số dị vật sẽ không bị hấp thụ hoặc tan ra. Một số rất nguy hiểm như các viên sắt, các đĩa pin… và có thể gây ra các tổn thương đáng kể như trít hẹp, loét, rò khí quản – thực quản. Do đó việc hỗ trợ đường hô hấp nhanh chóng và sớm loại bỏ dị vật bằng nội soi phế quản là rất quan trọng vì tỷ lệ biến chứng tăng gấp đôi khi soi phế quản muộn sau nhập viện 24 tiếng hay hơn so với trong vòng 24 tiếng đầu.
Nội soi phế quản ống mềm là lựa chọn đầu tiên cho cả trẻ em và người lớn, để xác định chẩn đoán và lấy bỏ dị vật, tỷ lệ thành công trên 90%. Cần phải tiến hành soi phế quản khi nghi ngờ có dị vật đường thở. Khi nội soi phế quản ống mềm thất bại, chuyển sang soi ống cứng. Thuận lợi của soi ống cứng là nó có thể hoạt động như một cái ống trong lòng khí quản đảm bảo cho hô hấp và qua nó có thể gắp dị vật ra. Cũng nên biết là nội soi ống cứng được chỉ định cho các trường hợp thở rít, ngạt, có hình cản quang trên XQ ngực, bệnh sử hít dị vật kết hợp với giảm tiếng thở một bên, khò khè khu trú, dị vật nở to gây tắc, hay xẹp phổi. Soi phế quản ống cứng cũng thuận lợi hơn cho việc gắp bỏ dị vật và cầm máu trong cây phế quản.
Có những dị vật đường thở rất khó lấy, ví dụ các dị vật to hay tròn nhẵn, hoặc các dị vật là hột trái cây để lâu bị nở to vì ngấm nước… Các dị vật vùng dưới thanh môn thường cũng khó lấy, vùng này cũng được cho là phần hẹp nhất của đường hô hấp trên ở trẻ em.
Có nhiều các dụng cụ và phương tiện hỗ trợ cho việc lấy dị vật đường thở trong nội soi phế quản, bao gồm: các loại kìm và kẹp, thòng lọng, rọ, catheter hút, bóng Fogarty và các loại bóng khác, catheter từ tính…
Khi can thiệp nội soi thất bại, có từ 0,3 – 4% trường hợp phải chuyển sang dùng các phẫu thuật mở như: mở sụn nhẫn – giáp, mở khí quản, mở khí – phế quản, mở ngực, mở phế quản và đôi khi là mở ngực cắt phổi trong các trường hợp một phân thùy, một thùy hay một lá phổi bị hư hại.
Nguồn. Tạp chí Sống khỏe, số 22 – Bệnh viện Đại học Y Dược TP. Hồ Chí Minh.
 Chat với tư vấn viên
Chat với tư vấn viên Gọi ngay
Gọi ngay
Tin cùng chuyên mục:
LỊCH TRỰC TUẦN TỪ NGÀY 08/12/2025 ĐẾN HẾT NGÀY 14/12/2025
THÔNG BÁO Số 246/TB-BVĐK ngày 02/12/2025 V/v nâng cấp Laptop
THÔNG BÁO Số 237/TB-BVĐK ngày 28/11/2025 V/v chào giá photo hồ sơ, tài liệu cho Bệnh viện Đa khoa tỉnh Sóc Trăng
LỊCH TRỰC TUẦN TỪ NGÀY 01/12/2025 ĐẾN HẾT NGÀY 07/12/2025